En menos de seis meses, en Medellín cerraron 42 camas de hospitalización y atención obstétrica. La explicación está en la baja rentabilidad que tienen esos servicios para instituciones privadas que funcionan con base en la ley de oferta y demanda.
“Junio 19 – 1929” dice en la placa que hay en el bloque de maternidad del Hospital San Vicente Fundación, sede Medellín. Luego de 94 años, esa placa es lo único que queda después de que el 31 de octubre de 2023 cerraran sus servicios maternos.
El San Vicente anunció el 5 de octubre el cierre de su unidad de maternidad y aclaró que solo atendía al 4% de los partos de la ciudad. Sin embargo, Sandra Vélez, jefe del departamento de Obstetricia y Ginecología de la Facultad de Medicina de la Universidad de Antioquia, dice que, si bien es un número bajo, corresponde a las pacientes más enfermas, es decir, las de alta complejidad: “Son pacientes con unas enfermedades que aportan mucho a la mortalidad materna y que son muy difíciles de manejar porque no tienen la experiencia y la experticia en otros lados”. A ese hospital remitían pacientes de otras clínicas como la del Prado, Bolivariana y del Hospital General.
A mediados de 2022 el San Vicente tenía 32 camas habilitadas para la atención obstétrica. Antes de cerrar, quedaban solo doce, de las cuales cuatro eran de cuidados especiales y ocho de atención a partos. La Clínica El Rosario, sede centro, que también cerró su unidad materna en junio de este año, tenía 30 camas. Es decir que, en menos de seis meses, solo en esas dos instituciones se perdió un 15% de las camas de hospitalización, cuidados especiales y atención obstétrica que hay habilitadas.
Sin embargo, de acuerdo con Sandra Vélez “hay un déficit de 157 camas para atender la demanda que hay”, teniendo en cuenta que la Resolución 3280 exige que, por ejemplo, luego de un parto sin complicaciones, se deje a la madre y al bebé por lo menos 24 horas en observación.
Hace 10 años en El Rosario nació el hijo mayor de Claudia* por parto natural y sin complicaciones. Un segundo bebé nació dos años después en la misma clínica. Claudia quedó embarazada de nuevo a inicios de 2023 y su bebé estaba programado para nacer el 25 de septiembre. “Teníamos toda la intención de que el tercero naciera allá porque nos había ido bien, pero la sorpresa fue cuando en junio cerraron los servicios maternos”, cuenta Carlos*, su esposo.
Claudia y Carlos viven en un sector de estrato alto en el sur de la ciudad, son profesionales independientes y están afiliados a la EPS Sura. Con el cierre de la Clínica El Rosario, Sura les ofreció atender el parto en las clínicas Soma, Bolivariana, Las Américas, Prado o en el Hospital Manuel Uribe Ángel (Envigado). Ellos tenían claro que querían que su bebé naciera en Medellín al igual que sus otros hijos.
No se trata solo de la reducción en las camas, que son los espacios donde son hospitalizadas las mujeres que necesitan tratamiento médico o atención obstétrica, y las gestantes antes y después de los partos. Según el Registro Especial de Prestadores de Salud (Reps), en noviembre de 2023 había en Medellín solo 15 salas de parto para atender casi 100 partos al día (más de 35 mil al año). Además, en esas salas no solo se atienden partos sino procedimientos como interrupciones voluntarias o espontáneas del embarazo y emergencias obstétricas.
Esas salas están distribuidas en ocho clínicas, pero solo dos de ellas atienden a las maternas que están en el régimen subsidiado cuando no se trata de casos de alta complejidad: las unidades hospitalarias de Belén, con una sala de baja complejidad y la de Manrique, con ocho camas y dos salas para partos de hasta mediana complejidad. Según Metrosalud, que administra esas dos unidades, “si un parto no puede ser atendido por su alta complejidad, se deriva a las instituciones de tercer nivel que atienden partos: Hospital General de Medellín, Prado, Bolivariana y Soma”.

El cierre de servicios maternos en el Valle de Aburrá comenzó más o menos en 2012, cuando dejaron de prestar atención materna las clínicas León XIII y el Sagrado Corazón de Jesús. Con los años, también cerraron esas unidades en otras clínicas y hospitales como Las Vegas, Comfenalco, la clínica Antioquia en Itagüí y el Marco Fidel Suárez en Bello. A mediados de noviembre de 2023 cerraron los servicios de la Clínica San Juan de Dios de La Ceja, lo que significa más presión para las instituciones de otros municipios del Oriente y del área metropolitana.
“Si esto continúa así, nos vamos a encontrar con una situación para la que no estamos preparados y vamos a empezar a ver más colapsos en los servicios materno perinatales, más eventos adversos y más quejas sobre el sistema de salud”, comenta Sandra Vélez.
El embarazo de Claudia fue clasificado como de alto riesgo por ser mayor de 35 años, pero en los controles prenatales nunca hubo ninguna alerta. El 12 de septiembre comenzó a sentir unos cólicos que no había tenido en sus anteriores embarazos. Ella y su esposo fueron a urgencias en la Clínica Las Américas. “Revisaron el bebé y dijeron que estaba bien. Acto seguido, el médico nos dijo: les voy a pedir un favor, la clínica no tiene capacidad para atender maternas, estamos colapsados, honestamente les digo que no vengan acá a tener el bebé”, cuentan ambos.
El médico les recomendó ir a la Bolivariana, la del Prado o al Manuel Uribe Ángel. “Nosotros le dijimos que no queríamos ir a la del Prado porque teníamos muy malas referencias por el volumen de gente”, dijo Carlos. De hecho, el 1 de julio, esa clínica compartió un comunicado pidiendo “empatía, solidaridad y comprensión” por las consecuencias del aumento en la demanda.
Nacer no es rentable
La tarde del sábado 16 de septiembre, con 38 semanas y media de gestación, a Claudia le iniciaron las contracciones. Ella y su esposo fueron a la Clínica Bolivariana ubicada en Robledo, la zona noroccidental de Medellín. Cuando llegaron, estaba dilatada casi cinco centímetros. “Una madre primeriza se puede demorar en parir entre 12 y 18 horas desde que empieza el trabajo de parto verdadero que, según la resolución 3280 de 2018, es a partir de los seis centímetros de dilatación. Sin embargo, entre más hijos haya tenido, el proceso será más rápido y puede darse entre 6 y 8 horas”, explica Gilberto Herrera, enfermero profesional e instructor del Sena.
Carlos recuerda que ese día había muchas personas en urgencias. Al poco tiempo, la ingresaron y la revisaron, pero la devolvieron para la casa. “Todavía no era el tiempo según ellos y yo me pasmé”, dice Claudia. “El médico que nos atendió nos dijo: es que estamos muy congestionados y la verdad lo tuyo no es urgente. Si pueden aguantar hasta el 25 que es la fecha probable de parto del niño, mejor”, cuenta Carlos.
Mauricio Jiménez, médico ginecólogo y presidente del Sindicato Nacional de Pediatras de Colombia, explica que el cierre de servicios maternos en Medellín, que ha ocasionado mayor presión en los pocos hospitales que cuentan con esa atención, es consecuencia del déficit financiero que arrastran las IPS. “Nuestro sistema tiene un enfoque de mercado como el que pretende la Ley 100, en la que hay que generar una rentabilidad”, comenta.
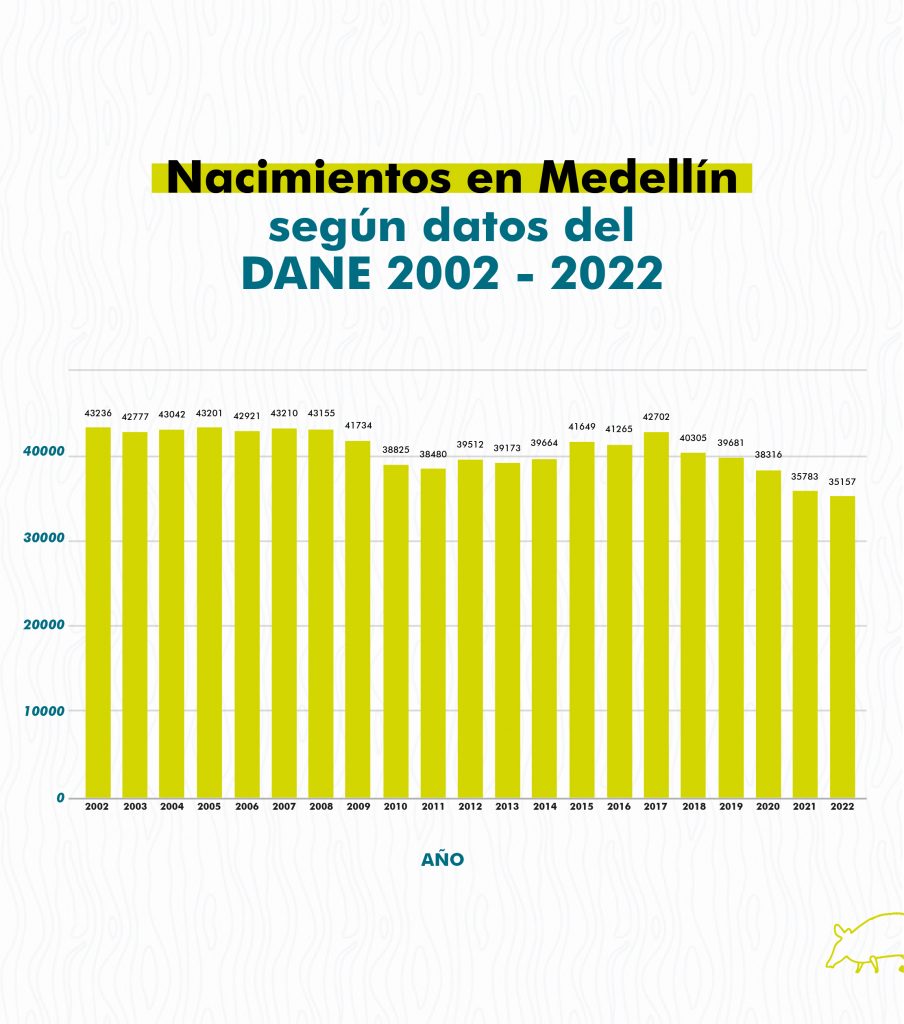
Según Jiménez, cuando hay mucha demanda en un área médica, las tarifas pueden ser más bajas, pero esto “se compensa al atender a un mayor número de personas”. Como en Medellín los partos se redujeron en aproximadamente un 9% en los últimos 20 años, según registros del DANE, la rentabilidad para las IPS también cayó.
Otro factor que ha hecho más costosos los servicios de obstetricia es la implementación de políticas para la disminución de la mortalidad materna y para mejorar la calidad en la atención, lo que incluye la humanización en el trato a las pacientes. Para esto, las IPS deben cumplir con los requisitos que establece el Sistema Único de Habilitación del Ministerio de Salud y Protección Social, que se revisa cada cuatro años e incluye condiciones en aspectos como la infraestructura, la dotación y el talento humano.
Por ejemplo, para la atención de partos —en el caso de los de alta complejidad— solo en el estándar de talento humano, deben tener disponibilidad de profesionales en medicina general, enfermería, nutrición y dietética, fisioterapia, psicología y trabajo social. Y con especialistas en ginecobstetricia, pediatría y anestesiología.
“Leí hace poco un comunicado que decía que el San Vicente iba a cerrar porque lo estaban casi asfixiando con las normas de habilitación y eso no es cierto. El San Vicente es un hospital habilitado, que cumple altos estándares de calidad, pero mantener esos estándares cuesta, y si no hay dinero para poder pagarlos, es pensar si se quieren prestar servicios de alta calidad o solo por prestar”, afirma Sandra Vélez, jefe del Departamento de Obstetricia y Ginecología de la UdeA.
Las EPS pagan a las IPS con base en el Manual Tarifario de Salud, que establece precios de referencia para los procedimientos médicos. Las tarifas son actualizadas cada año por el Ministerio de Salud, teniendo en cuenta el incremento del IPC. Según ese manual, un parto normal, sin complicaciones, puede costar entre $1.5 y $2 millones. Sin embargo, las EPS tienen la libertad de negociar valores inferiores, de acuerdo con la ley de oferta y demanda.
Existen los contratos por capitación. Es decir que las EPS pagan paquetes de servicios que salen más baratos que pagar por cada evento. “Por ejemplo, por atenderme 10 maternas, yo le voy a dar a usted $20 millones. La institución trata de optimizar y de decir, pues si yo quiero algunas ganancias por esto, no me voy a poder gastar todo lo que ellos me dan. Pero resulta que dentro de esas pacientes una se me complicó y se gastó los $20 millones, entonces ¿con qué atiendo yo al resto si ya firmé un contrato?”, explica Vélez.
Y por eso Mauricio Jiménez, el presidente del Sindicato de Pediatras, dice que es necesaria una reforma del sistema de salud: “Por más que luchemos y denunciemos, van a seguir cerrando salas de parto por una lógica de mercado. Y te lo pongo con el ejemplo de zapatos y pantalones. Yo hago pantalones y si a mí me pagan tres veces más por hacer zapatos que pantalones, pues yo me dedico a hacer zapatos».
Cuestión de privilegios
Cuando una mujer embarazada recibe atención de su EPS, le asignan una IPS básica que se hace cargo de los controles prenatales cada mes, dependiendo del riesgo gineco obstétrico. “Siempre se le dice a la materna que si presenta algún síntoma de alerta debe consultar a urgencias en una determinada institución. Luego, dependiendo de las semanas que tenga, se le dice a la usuaria cuáles unidades hospitalarias que le prestan servicio a su EPS le pueden atender el parto para indicarle la ruta cuando presente las contracciones”, explica Carolina Tabares, enfermera profesional de la UdeA.
Ante las dificultades del sistema, las pólizas, la medicina prepagada y los planes complementarios son una alternativa para recibir atención más rápida y de mejor calidad, pero solo para quienes puedan pagarlos. Tífany Delgado, docente universitaria y madre primeriza, decidió pagar un plan complementario de Sura luego de que le dijeran que su embarazo era de alto riesgo, y teniendo en cuenta que no tenía asignada una médica que la acompañara en el proceso, pues en cada control la atendía una profesional diferente. “Me parecía muy injusto que yo tuviera que pagar más para tener un buen servicio, pero igual lo conversamos con mi pareja y lo asumimos”, cuenta ella.
En la semana 36 de embarazo, Tífany presentó contracciones y fue a urgencias. Le pidieron la cédula y la ingresaron. “Había una mujer que llevaba allá desde las 6:00 de la tarde y no la habían pasado a monitoreo, pero yo llegué a las 8:00 de la noche e inmediatamente me pasaron. Entonces yo dije que la atendieran a ella primero y me dijeron: no, porque usted tiene plan complementario. Ahí me enojé mucho porque yo tenía ese privilegio, pero eso no lo tiene la mayoría”, cuenta ella.
De esa mayoría que no tiene una póliza de salud o un plan complementario hacen parte Claudia y Carlos, que finalmente desistieron de la idea de tener a su bebé en Medellín. El domingo 17 de septiembre, a las 5:00 de la tarde, casi 24 horas después de que devolvieran a Claudia de la Clínica Bolivariana, nació Mateo* en el Hospital Manuel Uribe Ángel en Envigado, por parto vaginal. “Mi esposo estuvo conmigo hasta que me llevaron a cirugía. Fue bonito ese proceso. Lo único es que para ponerme la epidural, dependía de que hubiera anestesiólogo en ese momento, pero se demoró muchísimo. Entonces, me tocaron todos los dolores del parto”.
*Nombres cambiados a petición de las fuentes.









